気になる病気・健康のこと
大腸がんについて
大腸がんは増えている
日本人では胃がんが多いのに比べ、大腸がんは欧米人に多いがんです。この原因を探る研究として有名なものに、ハワイやアメリカ本土へ移住した日本人を対象にした追跡調査研究があります。ハワイやアメリカ本土に移住した日本人では胃がんが減少し大腸がんが増加することから、がんの発生には人種的・遺伝的な要因より、食事など環境要因の影響が大きいことが明らかになりました。
- 大腸がん死亡数
-
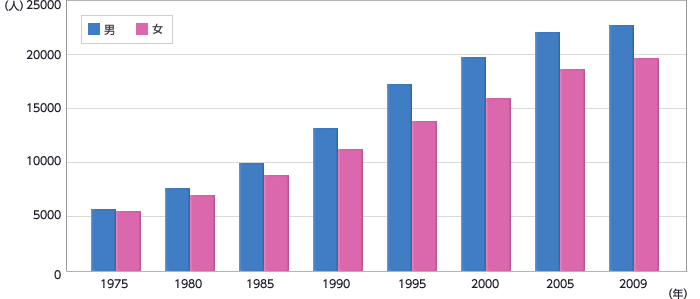
厚生労働省「国民衛生の動向」2011/2012より
日本でも近年、男女とも大腸がん死亡数が増加しています。この原因として、日本人の食事をはじめとするライフスタイルの欧米化の影響が最も大きいと考えられています。
大腸がんの症状
大腸がんは早期のうちは特に症状がありません。進行すると腫瘍からの出血や、腸管が細くなるための症状が出現します。
すなわち、便に血が混じる、付着する、下痢と便秘を繰り返す、トイレで便を出した後も便が残っている感じがする(残便感)、頻回に便意をもよおす、便が細くなる、お腹が張る、お腹が痛い(特に排便時)、お腹にしこりを触れる、吐き気がする、貧血、体重減少などです。
腸管が完全に閉塞すると、便やガスが全く出なくなり、お腹がパンパンに張ってきます。これを腸閉塞といい、緊急手術が必要です。
大腸がんの予防法
大腸がんの危険を増大させるものに、脂肪の摂りすぎ、牛豚など赤身の肉の食べ過ぎ(鉄分の摂りすぎはよくないといわれている)、アルコール摂取などがあります。逆に大腸がんの危険を下げるものとして、野菜や果物、食物繊維の十分な摂取、毎日運動を続けることが指摘されています。
肉を控え鶏や魚中心の食事とし、野菜や果物、豆、海草、茸を十分摂取し、毎日体を動かす。アルコールを控え、タバコを吸わない。これらは、大腸がんの予防に役立つだけでなく、他のがんの予防や、心臓病、脳血管障害、糖尿病などの予防にも有効です。
大腸がん検診のすすめ
大腸がんは、早期がんから進行がんへ進行します。早期がんはポリープ(腺腫)から発生するものと、正常の粘膜から発生するものがあるとされています。
早期がんで発見されると100%近く完治します。進行がんでも検診で発見されたものは、病巣を切除できれば高い率で治癒します。早期発見には大腸がん検診を毎年受診し、便潜血検査が陽性ならば、精密検査を受けることが重要です。
早期に発見されれば、内視鏡で比較的簡単に切除できるのも、大腸がんの特徴です。
便潜血検査とは?

当センターで使用の便潜血検査キット
早期の大腸がんでは、自覚症状がないのが大部分です。しかし、がんの表面から眼に見えない微量の血液が便に混ざることから、これを検出することでがんを早期発見しようとするのが便潜血検査(べんせんけつけんさ)です。
昔の便潜血検査は、食事中の牛や豚肉に含まれる成分にも反応したため、信頼性の低い検査法でしたが、近年人間の血液中の成分(ヒトヘモグロビン)にのみ反応する検査方法が開発され、わが国では大腸がんの検診法として広く用いられています。
男女とも40歳を越えると年一回は胃がん検診と同時に大腸がん検診を受けましょう。
大腸の精密検査とは?
便潜血検査が陽性と判定されたら精密検査が必要です。
内視鏡検査は肛門から長い大腸内視鏡を挿入し、腸の奥まで内視鏡を押し込みながら腸管内部を観察する方法です。
大腸は長い曲がりくねった管ですが、その中を奥まで内視鏡を進めるには、特殊な技術が必要です。時に腸の曲がり角を内視鏡が進む時、腸が引っ張られるため、痛みを感じることがあります。これは内視鏡が曲がり角を通過してしまえば消えます。検査時間は腸の長さや屈曲の状態により一定でなく、内視鏡が腸の一番奥である盲腸まで数分で入る方から、数十分かかる方まであります。
以前、大腸内視鏡は苦しい検査であるとのイメージがあったのですが、その後検査技術も進歩し、楽な検査で終わる方が増えています。
大腸ポリープとは?
ポリープとは、肉眼的に粘膜面に認められる限局性隆起の総称である、とされます。大腸は長い管の臓器です。
腸管壁の大部分は、内腔から外膜へ向かって、粘膜、粘膜下層、固有筋層、漿膜という4層構造をしています。粘膜は腸内容物と接触する部位で、消化物中の水分を吸収したり粘液を分泌する機能をもつ細胞から成り立っています。
この粘膜の細胞が増殖(突然増え始めキノコの様に盛り上がる)したものがポリープです。ポリープは大きさや形も様々ですが、病理学的検査(顕微鏡標本を作り、専門医が細胞の形態や並び方などを観察し診断する方法)でいくつかのグループに分かれます。このポリープの種類と大きさに応じ、治療法はほぼ決まります。病理検査を行うために、内視鏡でポリープの一部を採取することを、生検(せいけん)といいます。
生検の結果を病理学的に判定する基準として、グループ分類1~5が用いられます。
ポリープには次のようなものがあります。
若年性ポリープ
若い人に多くみられます。通常良性のポリープです。
炎症性ポリープ
一般に切除の必要性はありません。炎症の種類に応じた治療が必要です。
過形成ポリープ
粘膜が盛り上がったもので、小さな良性のポリープです。一種の老化現象と説明されます。治療の必要はありません。
腺腫性ポリープ
通常大腸がん検診で発見されるのはこの腺腫性ポリープです(グループ3)。良性ポリープで、がんではありませんが、1cm以上のものは、ポリープの中にがんが潜んでいたり、将来がん化する可能性があるので切除が勧められています。切除は通常内視鏡で可能です。5mm以下のポリープは経過を観察します。
がんを疑うポリープ
肉眼では良性ポリープ(腺腫性ポリープ)のように見えても、内視鏡でポリープの一部を取って病理学的に調べると、がんと診断される場合、またがんが疑われる場合(グループ4に相当)があります。このようなものは、がんの治療に準じて完全に切除することが必要です。治療は内視鏡で切除できる場合と、外科的切除が必要な場合があります。
がんを持ったポリープ
良性のポリープとして切除した後、ポリープの中をくまなく顕微鏡で調べると、ポリープの中の一部にがんが見つかる場合があります。このような場合、ポリープは最終的にはがんとして扱われます。がんの部分が完全に切除できていればそれ以上の治療は不要です。もし断端(切り口)にもがんがある場合は、ポリープのあった腸管を外科的に追加切除する必要があることもあります(ポリープを高周波で切り取る時に、腸管に残ったがんが焼けてしまい、完全に治っている可能性もあります)。
ポリポーシス
大腸にポリープが多発することがあり、ポリポーシスといわれます。家族性にみられるものは、遺伝子の変異により親から子へ遺伝する病気であることが解っています。家族性ポリポーシスのポリープはがん化することが多く、ポリポーシスと診断されたら、専門医で治療についての十分なアドバイスを受けることが必要です。
- 検診では早期がんが多く発見されます
- 大阪がん予防検診センターの平成21年度の大腸がん検診の成績によれば、大腸がんが発見されたのは91人で、そのうち早期がんが66人(72.5%)を占めました。検診で早期がんを沢山発見できたことを示す成績です。
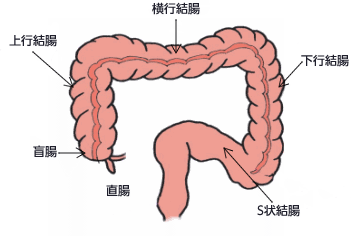
大腸がんの好発部位
大腸は、肛門の直ぐ奥の比較的真っ直ぐな直腸と、それに続く長く曲がりくねった結腸に分けられ、結腸はさらに直腸に近い部分から奥に向かって、S状結腸、下行結腸、横行結腸、上行結腸、盲腸に分かれます。盲腸には虫垂が付着します。このうちポリープやがんの多いのは直腸とS状結腸で、全体の70~75%を占めます。しかし、それ以外の部位にもがんは見られるため、精密検査では大腸の全部を調べる必要があります。