気になる病気・健康のこと
高血圧
血圧とは
1. 高血圧とは
血圧には、最大血圧と最小血圧があります。最大血圧とは心臓が収縮し、血液を送り出している状態の血圧、最小血圧とは心臓が拡張し、血液が心臓に戻ってきている状態の血圧です。この最大血圧、最小血圧が普通よりも高くなっている状態を、高血圧と言います。図に示したのは日本高血圧学会によって分類された血圧区分です(高血圧治療ガイドライン「JSH2009」)。これにより正常血圧、境界域高血圧、高血圧を区分します。高血圧は脳卒中、心臓病をひきおこす大きな原因となります。
| 分類 | 収縮期血圧 | 拡張期血圧 | |
|---|---|---|---|
| 正常血圧 | <120 | かつ | <80 |
| 正常高値血圧 | 120 - 129 | かつ | <80 |
| 高値血圧 | 130 - 139 | かつ/または | 80 - 89 |
| Ⅰ度高血圧 | 140 - 159 | かつ/または | 90 - 99 |
| Ⅱ度高血圧 | 160 - 179 | かつ/または | 100 - 109 |
| Ⅲ度高血圧 | ≧180 | かつ/または | ≧110 |
| (孤立性)収縮期高血圧 | ≧140 | かつ | <90 |
高血圧治療ガイドライン 2019
高血圧診断基準は診察室血圧・家庭血圧・24時間自由行動下血圧により異なる。
| 分類 | 収縮期血圧 | 拡張期血圧 | |
|---|---|---|---|
| 診察室血圧 | ≧140 | かつ/または | ≧90 |
| 家庭血圧 | ≧135 | かつ/または | ≧85 |
| 自由行動下血圧 | |||
| 24時間 | ≧130 | かつ/または | ≧80 |
| 昼間 | ≧135 | かつ/または | ≧85 |
| 夜間 | ≧120 | かつ/または | ≧70 |
高血圧治療ガイドライン 2019
2. 血圧は変化する
血圧はたえず変化しています。運動した時、精神的に緊張した時、寒い時には、高い値を示します。だから、一度血圧を測って、その値が高かったといっても、すぐに高血圧と決めるのは早計です。逆に低かったからといって安心は出来ません。定期的に血圧をはかり、いろいろな状態での血圧を知っていくことが大切です。
家では血圧は低いのに診察室では高いという事もしばしばあります。従って、高血圧は診察室での血圧・家庭で測定した血圧等の血圧測定時の状況も考慮に入れ定義されているものがあり、図に示しました。
| 1.測定時条件 | 朝:起床後1時間以内 | 晩:就床前 |
|---|---|---|
| (必須条件) | 排尿後 朝の服薬前 朝食前 座位1~2分安静後 |
座位1~2分安静後 |
| (追加条件) | 指示により,夕食前,晩の服薬前,入浴前,飲酒前などその他適宜。自覚症状のある時,休日昼間,深夜睡眠時 | |
| 2.測定回数とその扱い | 1機会原則2回測定し、その平均をとる1機会に1回のみ測定した場合には、1回のみの血圧値をその機会の血圧値として用いる | |
| 3.測定時間 | できる限り長期間 | |
| 4.記録 | すべての測定値を記録する | |
- ※注1:測定値に一喜一憂する必要はない。
- ※注2:測定値に基づき勝手に降圧薬を変更してはいけない。
高血圧治療ガイドライン 2019
3. 生活と血圧
- ある人の1日の動き
-
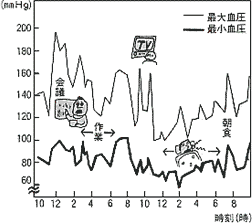
(資料:小町喜男・飯田稔ら、1984)
高血圧の大部分は本態性高血圧といわれるもので、遺伝的な素因とかたよった生活習慣が原因となっております。生活習慣のかたよりとしては、食塩のとりすぎや、身体的・精神的過労などがあげられます。遺伝的な素因があっても、生活習慣をコントロールすることによって、高血圧の発症や悪化を防ぐことが出来ます。
血圧の高い人に
- 生活上の注意と血圧の変化
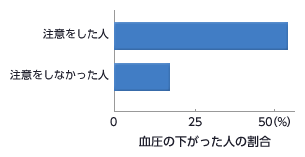
高血圧は脳卒中の最も大きな原因です。また、心臓や全身の血管の病気にとっても重大な原因の1つです。高血圧の悪化を防ぐためには、日常生活の注意を守ることが大切です。注意をした人はしなかった人と比べて、血圧の下がった人の割合も高くなっています。血圧を定期的に測り自分の血圧を知っておきましょう。また、血圧だけでなく血圧以外の危険因子(喫煙、糖尿病、糖質異常症、肥満、慢性腎臓病、高齢、心臓血管病の家族歴など)や高血圧性臓器障害、心血管病の有無などの評価が大切です。これらの危険因子の有無により血圧管理の必要な程度や降圧目標が異なります。(「ページ上部:血圧とは」参照)
| 高値血圧 130-139/80-89 mmHg |
Ⅰ度高血圧 140-159/90-99 mmHg |
Ⅱ度高血圧 160-179/100-109 mmHg |
Ⅲ度高血圧 ≧180/≧110 mmHg |
|
|---|---|---|---|---|
| リスク第一層※1 | 低リスク | 低リスク | 中等リスク | 高リスク |
| リスク第二層※2 | 中等リスク | 中等リスク | 高リスク | 高リスク |
| リスク第三層※3 | 高リスク | 高リスク | 高リスク | 高リスク |
- ※1 予後影響因子がない
- ※2 年齢(65歳以上)、男性、脂質異常症、喫煙のいずれかがある
- ※3 脳心血管病既往、非弁膜症性心房細動、糖尿病、蛋白尿のあるCKDのいずれか、または、 リスク第二層の危険因子が3つ以上ある
高血圧治療ガイドライン 2019
| A.心臓血管病の危険因子 | 高齢(65歳以上) | |
|---|---|---|
| 男性 | ||
| 喫煙 | ||
| 脂質異常症 | 低HDLコレステロール(<40mg/dl) 高LDLコレステロール(≧140mg/dl) 高トリグリセライド(≧150mg/dl) |
|
| 肥満(BMI≧25kg/㎡)(特に内臓脂肪型肥満) | ||
| 若年(50歳未満)発症の心血管発症の家族歴 | ||
| 糖尿病 | 空腹時血糖(≧126mg/dL) 負荷後血糖2時間値(≧200mg/dL) 随時血糖(≧200mg/dL) HbA1c(NGSP)(≧6.5%) |
|
| B.臓器疾患/心血管病 | 脳 | 脳出血・脳梗塞 一過性脳虚血発作 |
| 心臓 | 左心室肥大(心電図、心エコー) 狭心症・心筋梗塞・冠動脈再建術後 心不全 非弁膜症性心房細動 |
|
| 腎臓 | 蛋白質 eGFR低値(<60ml/min/1.73㎡) 慢性腎臓病(CKD) |
|
| 血管 | 大血管疾患 末梢動脈疾患(足関節上腕血圧比低値:ABI≦0.9) 動脈硬化性プラーク 脈波伝播速度上昇(baPWV≧18m/秒、cfPWV>10m/秒) 心臓足首血管指数(CAVI)上昇(≧9) |
|
| 眼底 | 高血圧性網膜症 | |
高血圧治療ガイドライン 2019
| 若年者・中年者 | 130/85mmHg未満 |
|---|---|
| 高齢者 | 140/90mmHg未満 |
| 糖尿病患者/CKD(慢性腎臓病)患者/心筋梗塞患者 | 130/80mmHg未満 |
| 脳血管障害患者 | 140/90mmHg未満 |
高血圧治療ガイドライン 2009
1. 日常生活の注意

ストレスを避ける
- 気持ちをゆったり
- 仕事の合間に気分転換
- 夜ふかしをしない
深酒・タバコを避ける
急激な温度変化を避ける
- 冬の外出には、マフラー・帽子・手袋で保温を
- 冬の洗面や炊事にはお湯を
- 洗い場・脱衣場を暖めて
重労働を避ける
- 重い物は、分けて運ぶ、台車に乗せて運ぶ
- 過激な運動を避け、速歩程度の運動を
食生活に気をつける
- 食塩摂取量の目標は、1日に男性7.5g未満、女性6.5g未満(日本人の食事摂取基準2020)(「生活習慣編:食生活/塩分をひかえましょう」参照)
- 野菜は毎食、果物は毎日食べる
- 1日3食、いろんな食品を
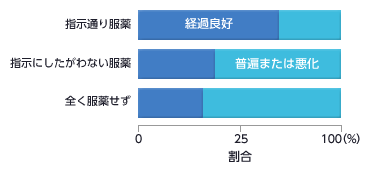
2. 治療が必要と言われた方へ
- 高血圧の治療状況と経過
- ストレスを避ける
-
- 血圧の治療は血圧だけではなく他の心臓血管病危険因子の治療も一緒に必要になることが多く、主治医との相談のもと、きちんと治療を続ける必要があります。
- 主治医の指示のもとにきちんと治療を続けましょう。
- 自分の判断で薬の量を加減したりやめたりするとかえって悪化することがあります。
- きちんと治療を続けた人は経過良好です。




